子宮移植の現在地|世界データから見えた成功率とリスク、不妊治療の新たな選択肢を解説
はじめに
子宮がない、あるいは機能しないために妊娠を諦めざるを得なかった女性にとって、唯一の希望の光として注目されているのが「子宮移植」です。
現在、世界中で研究が進んでいますが、実際にはどの程度の成功率があり、どのような課題があるのでしょうか。
今回は、2000年から2024年までの世界の実績をまとめた大規模なレジストリ研究(最新論文)に基づき、子宮移植の到達点と現実を分かりやすく解説します。
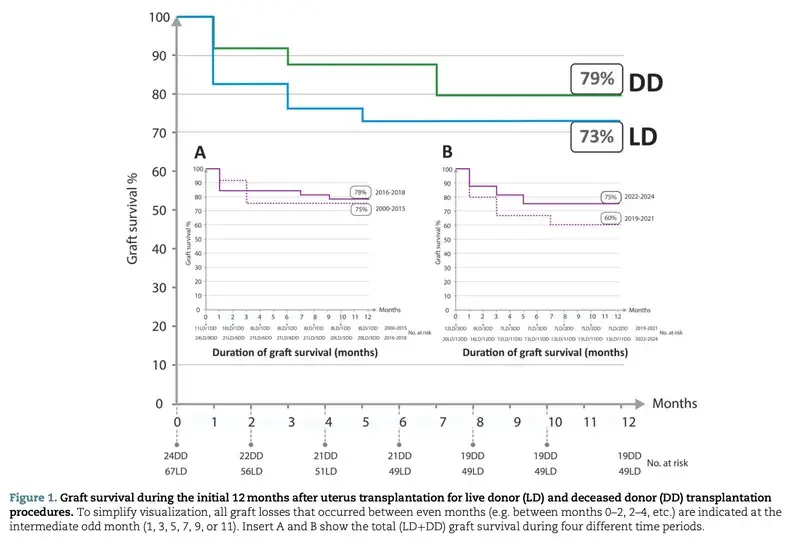
1. 子宮移植の生着率:4人に3人が機能を維持
世界で解析対象となった91例のデータによると、移植後12か月時点での子宮の生着率は約75%でした。
これは、4人に3人は移植した子宮が正常に機能を維持できることを示していますが、裏を返せば、約25%(4人に1人)は1年以内に機能を失ってしまうという非常に難易度の高い手術であることを物語っています。
2. 出産率と妊娠の現実:一般的な体外受精との比較
移植を受けた女性のうち、実際に出産まで至ったのは36人で、計44人の児が誕生しています。
- 胚移植あたりの出産率: 約30%
- 必要な移植回数: 平均3回以上
これは一般的な体外受精と比較してやや低い水準です。
このデータから、子宮が定着した後も、出産に至るまでには複数回の胚移植が必要になるケースが多く、一般的な体外受精と比較すると、出産までの道のりは決して平坦ではないことが分かります。
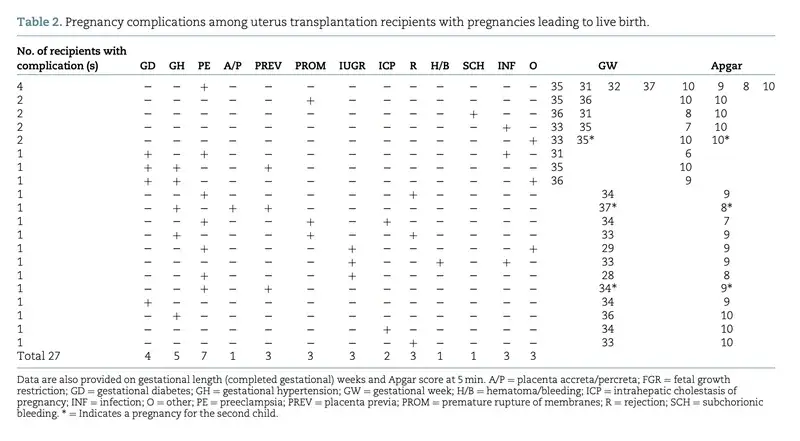
3. 妊娠中の合併症と早産のリスク
無事に妊娠した後の経過についても、慎重な管理が求められます。
- 合併症: 約6割の妊娠で何らかの合併症(特に妊娠高血圧症候群)が報告されています。
- 早産率: 約75%が37週未満での出産となっており、平均妊娠週数は34.5週です。
新生児の多くは良好な経過をたどっていますが、呼吸障害などのリスクも伴うため、高度な周産期管理体制が不可欠です。
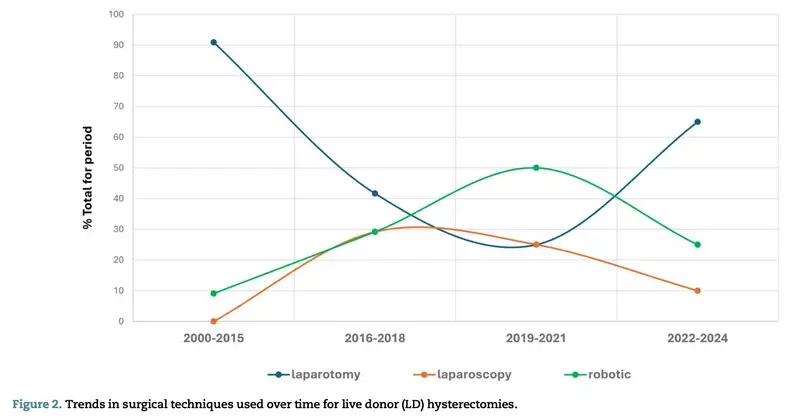
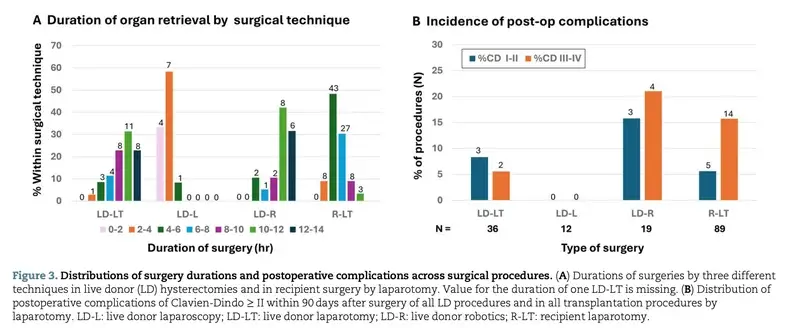
4. 手術の侵襲性と免疫抑制の課題
子宮移植は、患者様(レシピエント)だけでなく、ドナー(提供者)にも大きな負担がかかる治療です。
- ドナー手術: 10時間を超えるケースも多く、生体ドナーの場合は合併症のリスクや倫理的な慎重さが求められます。
- 免疫抑制: 拒絶反応を防ぐため長期間の服薬が必要であり、約40%で初期の拒絶反応が認められます。感染症や腎機能障害といった副作用への対策も重要です。
5. 院長の視点:不妊治療の新たな可能性と未来
この最新論文が示す最も重要なメッセージは、子宮移植は「妊娠を可能にする画期的な治療」である一方、決して「簡単な治療」ではないという点です。
手術、免疫抑制、妊娠管理のすべてが高度に専門的であり、母体・ドナー双方にリスクを伴います。
現時点では、限られた施設で厳密な管理のもと行われる「実用化の途上」にある医療と言えます。
しかし、これまで妊娠が不可能であった女性に、自分のお腹で子どもを育てる可能性をもたらしたこの技術の意義は、極めて大きいと考えています。
今後、症例の蓄積とともに、さらに安全性が向上し、適応が明確化されていくことが期待されます。
【出典】
Second report of registry of the International Society of Uterus Transplantation (ISUTx): international activities 2000–2024
Human Reproduction, 2026, 41(4): 541–551


可能性がございます。
お電話受付終了時間 月~金 18:30/土曜 17:30/祝日 13:30




